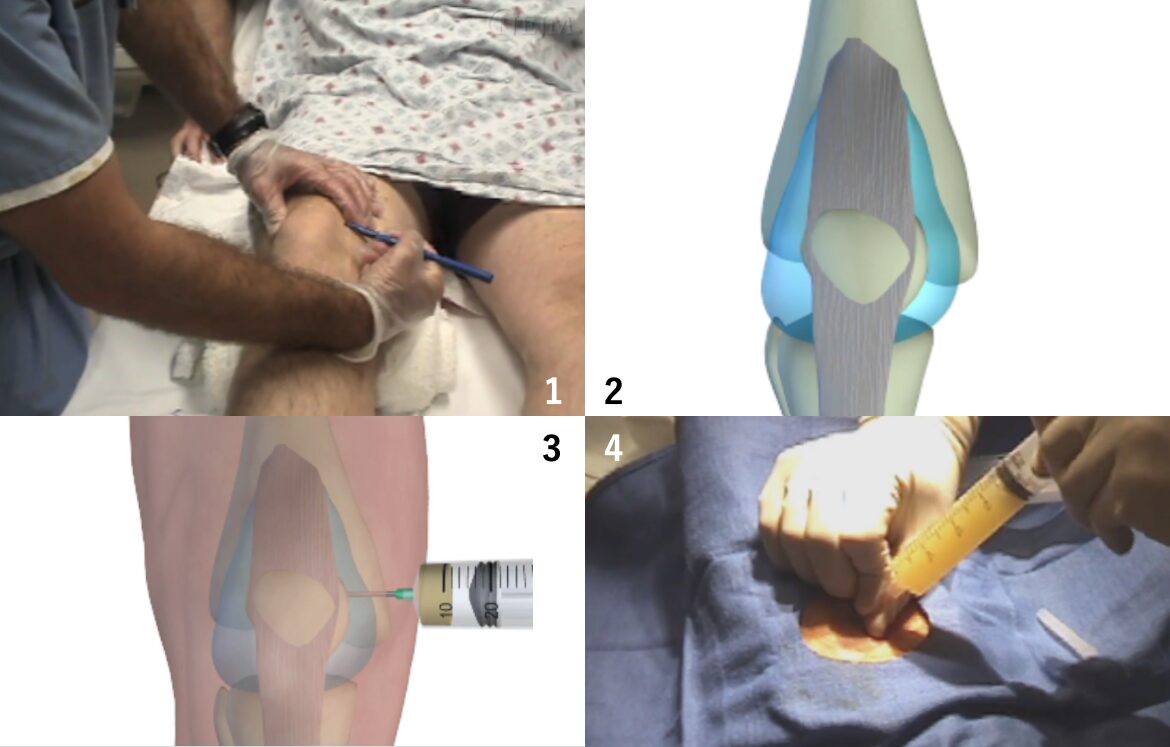
関節穿刺(Arthrocentesis)
膝関節には体内で最大の滑膜腔があり、膝は内側または外側のどちらからでも穿刺することができます。患者の膝は、15〜20度の角度で伸ばすか曲げる必要があります。針は、膝蓋骨の上3分の1の内側 (または外側)1cmの皮膚に穿刺し、顆内切痕に向けます。
皮膚マーキングペンで穿刺部位を定め、皮膚を消毒します。患部の周りに滅菌ドレープを置くこともできます。小さな (25 ゲージ) 針を使用して、表皮にリドカインの膨疹を作ることによって領域の麻酔を 開始し、関節穿刺針の予想される軌道で深部組織を麻酔します。麻酔薬の穿刺中は断続的に陰圧をかけて、血管内に注入しないようにします。
18ゲージの針と大きな注射器を使用して、膝蓋骨の後ろに針を差し込みます。針を進める間、常に陰圧をかけておくと注射器に液体が入るので、針が滑膜腔に入るとわかります。できるだけ多くの液体を除去します。吸引が完了したら、針を抜去し、穿刺部を保護します1)。
体位
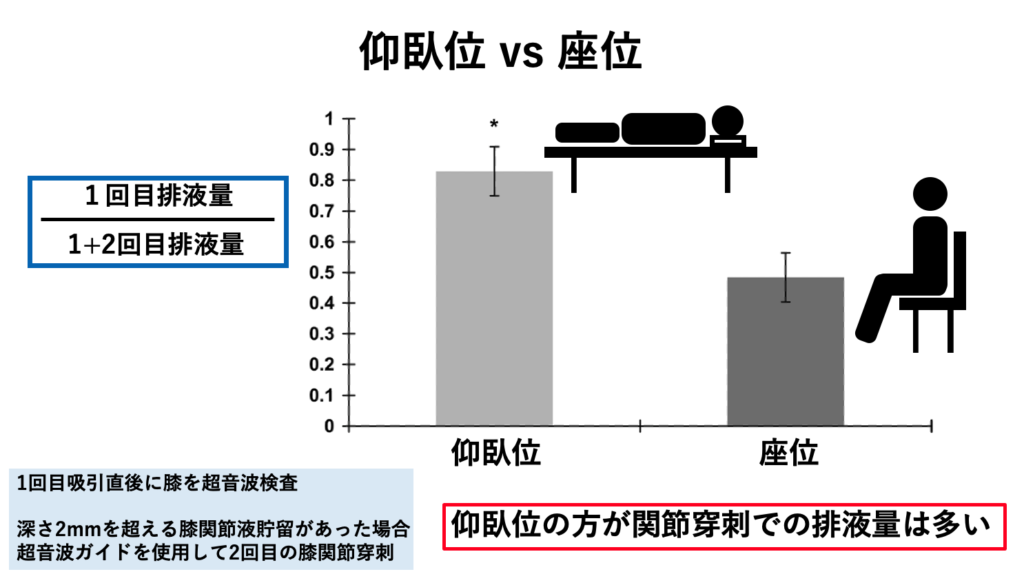
膝の関節穿刺に関して仰臥位と座位の排液量の違いを検討した報告があります2)。仰臥位では初回で完全に排液できたのは10%で、30%で2回目の関節穿刺が必要でした。座位では、初回で完全に排液できたのは25% で、75%で2回目の関節穿刺が必要でした。2つのグループ間の初回での排液率には有意な差がありました (P = 0.02)。
エコーガイド下穿刺
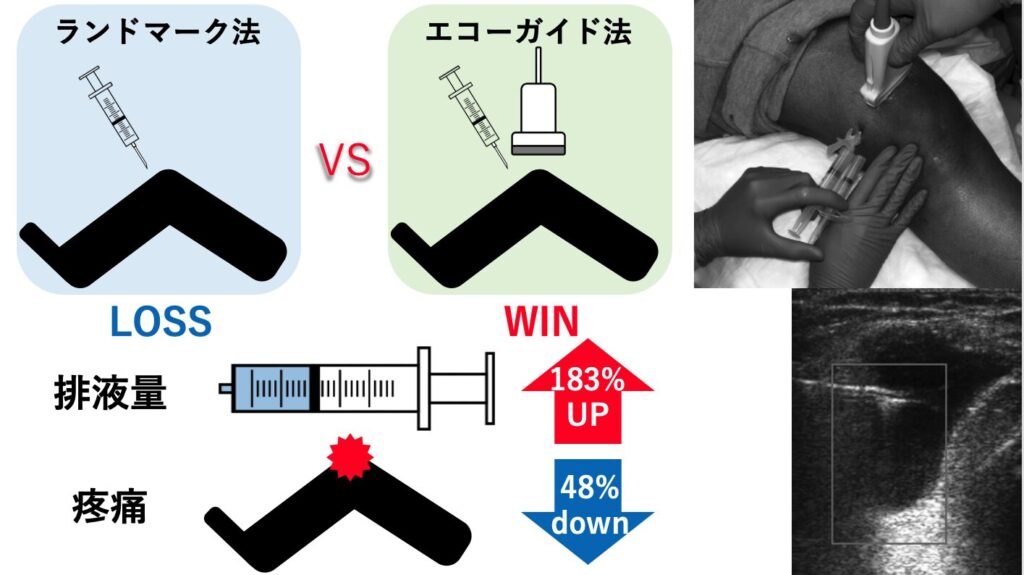
ランドマーク法とエコーガイド法での関節穿刺を比較した報告があります3)。エコーガイド下穿刺では処置時の疼痛は48%低下し、排液量は183%上昇しました(ランドマーク法:12±10mL、エコーガイド下:34±25mL、p < 0.0001)。
圧迫
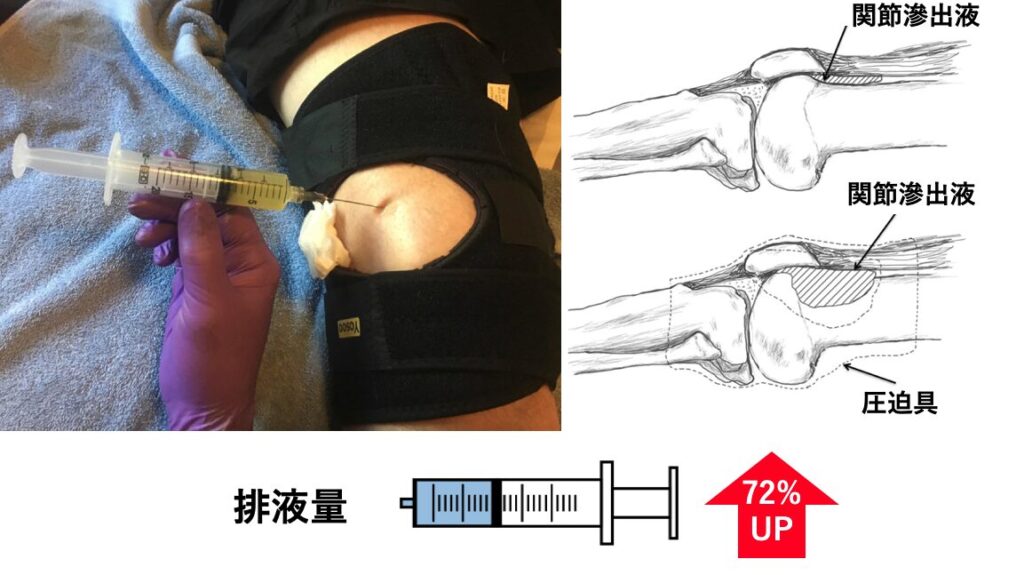
圧迫の有無による関節穿刺の検討を行った報告があります4)。2ml以上の関節液が圧迫なしで75% (39/52)、圧迫ありで100%(52/52)で得られました (p = 0.0001)。また、圧迫なしの関節穿刺の絶対量は14.7 ± 13.8mlに対し、圧迫ありの場合は25.3 ± 15.5ml でした(72.1%増加、p = 0.0002)。
参考文献
1)Videos in clinical medicine. Arthrocentesis of the knee. N Engl J Med. 2006 May 11;354(19):e19. ←NEJMの関節穿刺動画と解説(ダウンロード可)
2)Comparison of two positions of knee arthrocentesis: how to obtain complete drainage. Am J Phys Med Rehabil. 2012 Jul;91(7):611-5. ←体位での排液量の違い。
3)Does ultrasound guidance improve the outcomes of arthrocentesis and corticosteroid injection of the knee? Scand J Rheumatol. 2012 Feb;41(1):66-72. ←ランドマーク法とエコーガイド法の比較。エコーガイドでは穿刺の成功率も上昇。
4)Improvement in diagnostic and therapeutic arthrocentesis via constant compression. Clin Rheumatol. 2018 Aug;37(8):2251-2259. ←関節穿刺の際の圧迫の有無による検討。圧迫ありでは成功率、費用対効果も優れていた。